La tachicardia (detta anche tachiaritmia) consiste in un aumento del numero dei battiti del cuore rispetto alla norma. Più precisamente parliamo delle alterate condizioni in cui il cuore pompa il sangue, e quindi si contrae, che in chi soffre di tachicardia supera i 100 battiti al minuti (bpm).
Questa condizione può creare spavento, specie nei soggetti che riescono ad avvertire l’intensificarsi dei battiti cardiaci, ma è bene premettere che di per sé la tachicardia non costituisce un sintomo patologico, difatti nella maggior parte dei casi la sua manifestazione è da imputarsi a fattori che nulla hanno a che fare con patologie cardiache, ma piuttosto ad un’aumentata necessità di ossigeno e sostanze nutrienti da parte dei tessuti dell’organismo.
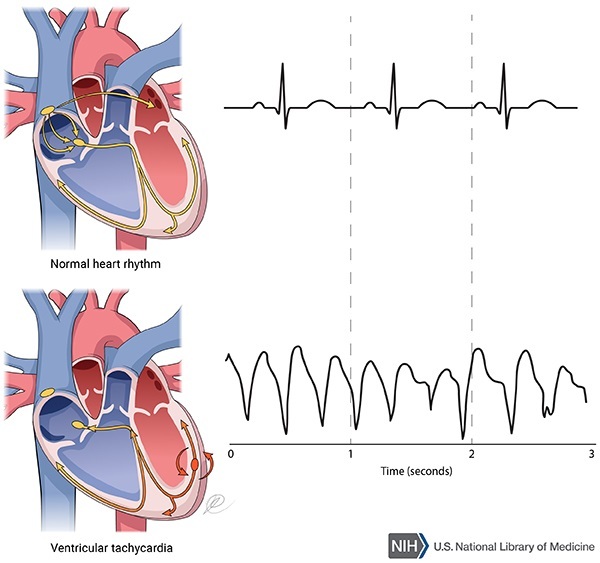 Foto tratta dal sito: ghr.nlm.nih.gov
Foto tratta dal sito: ghr.nlm.nih.gov
Questa esigenza così importante viene sopperita per l’appunto con l’aumento delle contrazioni del cuore.
In questo articolo parliamo di:
Tachicardia: Definizione
La tachicardia è un’alterazione della normale frequenza cardiaca, che normalmente si attesta tra i 60 (nei soggetti molto allenati) ed i 90-100 battiti al minuto (bpm) nelle persone normali.
A seconda dei casi può manifestarsi come un fenomeno temporaneo, legato magari ad un periodo di forte stress, oppure in modo ricorrente o continuo (ed in questo caso è sempre bene sottoporsi ad una visita specialistica in cardiologia).
In medicina, la tachicardia si suddivide in due tipologie, a seconda delle zone interessate:
- Tachicardia atriale: aritmia che interessa gli atri del cuore, ossia le due camere superiori che accolgono il sangue proveniente dalla vena cava superiore ed inferiore e dalle vene polmonari. Si tratta della tipologia più comune di tachicardia ma è bene ribadire che in una piccola percentuale di casi rientra nelle aritmie di tipo patologico, che si legano pertanto a fenomeni ischemici, allo scompenso cardiaco e ad eventi cerebrovascolari;
- Tachicardia ventricolare: riguarda i ventricoli del cuore, pertanto le due camere inferiori che riversano il sangue nell’aorta e nelle arterie polmonari. Si tratta di una condizione che si associa più facilmente a quadri patologici rispetto alla tachicardia degli atri. Un’aritmia a livello dei ventricoli esita spesso in capogiri e svenimenti (sincope), difficoltà respiratorie (dispnea) e dolore al torace. Se il fenomeno si prolunga nel tempo può costituire anche una limitazione nello svolgimento delle normalità quotidiane.
In quali condizioni è normale avere la tachicardia?
Esistono alcune condizione nelle quali un aumento del battito cardiaco è assolutamente normale.
La tachicardia compare nei seguenti casi:
- Attività fisica;
- Sforzo prolungato;
- Ansia e forti emozioni;
- Assunzione di bevande nervine (thé, caffè, bevande energetiche);
- Sostanze stupefacenti;
- Alcune categorie di farmaci.
Quali sono i sintomi che si associano alla tachicardia?
L’aumento di battiti se protratto nel tempo può determinare uno squilibrio nella fisiologica irrorazione di sangue (dunque di ossigeno e nutrienti) ai tessuti, determinando uno stato di sofferenza tissutale che può sfociare in:
- una sensazione di oppressione al torace;
- difficoltà respiratoria (dispnea);
- palpitazioni che vengono percepite anche a livello della gola,
- cardiopalmo;
- sensazione di svenimento (sincope);
- vertigini.
Questo insieme di manifestazioni può comprensibilmente portare il soggetto ad uno stato di forte ansia ed indurlo erroneamente a pensare possa trattarsi di un attacco di cuore.
Un altro sintomo che può associarsi alla tachicardia e che rientra nel complesso ramo delle aritmie è quello di extrasistole. Si tratta di un fenomeno che coinvolge praticamente tutti, al punto tale che se ci si sottopone ad un elettrocardiogramma delle 24 ore (Holter ECG) si evidenzierebbero in chiunque da una decina fino ad un centinaio di extrasistoli nell’arco di un giorno. Tuttavia nella grande maggioranza dei casi i soggetti questo vento non viene avvertito.
L’extrasistole non rappresenta di per sé un rischio clinico, né per i soggetti sani, né per quelli malati, pertanto in genere non necessitano di trattamenti, tuttavia rappresenta certamente una causa di aritmia che va opportunamente approfondita.
Per ridurre la loro manifestazione può essere utile diminuire l’assunzione di sostanze eccitanti, quali caffeina, teina, bevande energetiche oltre a tutte quelle bevande che presentano la caffeina come “ingrediente nascosto”. Quando però i fenomeni di extra-sistole vengono avvertiti dal soggetto è possibile che il medico decida di somministrare, dopo un’attenta visita, farmaci quali beta-bloccanti ed anti-aritmici.
In altre circostanze la tachicardia può invece essere un evento conseguente ad una patologia cardiaca, e pertanto necessitare di terapie necessarie. Ma in questi casi la sintomatologia in genere è più importante e la approfondiremo nel dettaglio nel corso della nostra trattazione.
A questo punto possiamo, quindi, illustrarvi le principali cause di tachicardia che, nella maggior parte dei casi, vedremo che non sono da ricondurre a patologie del cuore, ma costituiscono la risposta ad un’aumentata richiesta di ossigeno ai tessuti, o comunque a condizioni che non devono destare preoccupazione.
Quali sono le principali cause di tachicardia?
Attività fisica
Con l’esercizio fisico l’intero organismo è sottoposto ad un’aumentata richiesta di ossigeno verso i tessuti. In questo modo aumenta la frequenza respiratoria e di pari passo il cuore dovrà pompare il sangue più velocemente per sopperire all’aumentata richiesta di ossigeno.
Non si tratta ovviamente di una condizione patologica, ma prima di iniziare a praticare un’attività sportiva con regolarità è sempre bene sottoporsi preventivamente ad un elettrocardiogramma per accertare che non ci siano alterazioni patologiche della frequenza cardiaca che potrebbero rivelarsi rischiose in caso di sforzo fisico eccessivo.
Ansia ed attacchi di panico
L’ansia gioca un ruolo fondamentale sull’andamento della frequenza cardiaca perché è direttamente connessa all’aumento della frequenza respiratoria e al rilascio di ormoni del surrene (adrenalina, noradrenalina).
In caso di attacco di panico la frequenza cardiaca subisce dei picchi tali che il soggetto avverte sintomatologie molto simili a quelle di un attacco cardiaco: sensazione di morsa al torace, difficoltà respiratoria, cardiopalmo, angoscia, tremori e perdita di equilibrio.
Altresì, la tachicardia è un evento che si manifesta in concomitanza di forti emozioni, sia legate a stati di felicità e sorpresa, che in a seguito di un forte dispiacere, paura e angoscia. Non è infrequente che forti stati di ansia e stress possano indurre anche la comparsa di tachicardia notturna, ovvero una particolare forma di tachicardia che si manifesta quando ci si mette a letto.
Aterosclerosi
Parliamo di una condizione in cui si ha la diminuzione del flusso sanguigno a causa del distaccamento della placca ateromatosa dalla superficie interna di una coronaria.
Insufficienza coronarica
Condizione in cui si ha una riduzione del giusto apporto di sangue e quindi di ossigeno al cuore che è costretto a contrarsi con più velocità per sopperire a questa mancanza e causare tachicardia.
Variazioni ormonali
La tachicardia è un sintomo tipico che accompagna alcune condizioni fisiologiche della vita di una donna come la gravidanza e la menopausa.
Tachicardia parossistica sopraventricolare
Si manifesta con tipici picchi improvvisi che portano la frequenza cardiaca a raggiungere i 150-180 battiti per minuti (bpm). Il soggetto colpito avverte una sensazione di “tuffo al cuore” che si associa ad una sudorazione profusa, affanno respiratorio, sensazione di vertigine e conseguente nausea.
Tachicardia sinusale
Questo tipo di tachicardia origina dal nodo seno-atriale e si caratterizza per una frequenza cardiaca superiore ai 100 battiti al minuto (bpm). Il tracciato elettroencefalografico (ECG) appare del tutto normale, l’unica discrepanza è per l’appunto legata alla frequenza dei battiti.
Il soggetto avverte una progressiva accelerazione del battito cardiaco, che tenderà a tornare normale in maniera ugualmente progressiva a differenza dalla tachicardia parossistica che invece si presenta in maniera del tutto improvvisa.
Episodi di tachicardia possono presentarsi in concomitanza di episodi di febbre (a causa dell’aumento della temperatura corporea) o di ipotensione ortostatica, ossia quando da una posizione accovacciata ci si alza in piedi e si avverte una sensazione di capogiro.
Approfondiamo ora le modalità con cui il cardiologo effettua la diagnosi.
Come avviene la diagnosi?
Quando gli episodi di tachicardia sono costanti e continui nel tempo, si associano a manifestazioni quali capogiri, palpitazioni, senso di costrizione al torace e difficoltà respiratoria, è necessario rivolgersi con tempestività al consulto di un medico specialista in cardiologia. Si tratta di una condizione che va approfondita nel dettaglio.
Il medico a questo punto raccoglierà tutte le informazioni utili riguardo i sintomi percepiti dal paziente, quando sono insorti, con quale frequenza si manifestano, a quali altri sintomi si associano e se la tachicardia limita le attività quotidiane del paziente.
Il medico procederà poi ispezionando il paziente, quindi ausculta il cuore alla ricerca di soffi o rumori che identificano l’aritmia o evidenziano il battito prematuro (extra-sistole), e controlla lo stato dei vasi sanguigni del collo, verificandone la rigidità ed il turgore.
A discrezione del medico sarà poi necessario sottoporsi ad altri approfondimenti quali:
- un elettrocardiogramma (ECG) per identificare l’attività elettrica del cuore per evidenziare rapidamente eventuali anomalie;
- ecocardiografia trasesofagea: si tratta di una procedura che prevede l’inserimento di una sonda ecografica all’interno dell’esofago e per mezzo di onde sonore ad alta frequenza sarà possibile visualizzare nel dettaglio le strutture del cuore ed eventuali anomalie delle valvole. Abbiamo dedicato un approfondimento a questa tecnica in un articolo che puoi leggere qui;
- Risonanza magnetica cardiaca: si tratta di un esame diagnostico di approfondimento che aiuta il medico ad avere informazioni sull’intera struttura cardiaca.
Quando si vuole iniziare a praticare un’attività sportiva con costanza è necessario effettuare in maniera preventiva un ECG sotto sforzo, in grado di identificare eventuali anomalie nell’attività contrattile del cuore.
Quali sono le terapie per la tachicardia?
La valutazione circa la natura degli episodi di tachicardia, così come la sua entità patologica o meno, spetta unicamente ad un medico specialista in cardiologia che dopo avere effettuato tutte le indagini necessarie saprà stabilire quali sono gli approcci terapeutici più adatti per trattare la patologia.
Nella maggior parte dei casi la tachicardia non necessita di particolari trattamenti, se non di qualche cambiamento nello stile di vita del soggetto come ridurre l’uso di sostanze eccitanti, condurre una dieta bilanciata e svolgere dell’attività fisica moderata. Inoltre, si rende necessario ridurre i fattori di stress per i soggetti ansiosi ed iniziare un percorso di gestione multidisciplinare dell’ansia.
Talvolta, invece, si rende necessario sottoporre il soggetto ad un trattamento farmacologico, ad esempio somministrando farmaci anti-aritmici le cui terapie vanno stabilite e seguite dal medico.
Condividi su: